by Esmeralda | Ene 27, 2026 | Artículos
🌿Durante mucho tiempo pensé que la angina de pecho era solo “un dolor en el pecho”.
Algo que se quitaba con reposo o con una pastilla.
No entendía que en realidad era una forma en la que mi corazón me estaba hablando.
Una señal de que necesitaba atención, calma y respeto.
Después de vivir una recaída, comprendí que la angina no es solo un diagnóstico médico.
Es una experiencia que se siente en el cuerpo… y también en el corazón emocional.
Por eso quise escribir este artículo:
para explicar qué es una angina de pecho con palabras sencillas,
para que quien lo lea no se asuste,
pero tampoco lo ignore.
🔗En el capítulo anterior compartí lo que he aprendido viviendo con un marcapasos y cómo he tenido que cambiar muchas cosas de mi vida para cuidarme mejor.
Ese aprendizaje me llevó también a entender algo más profundo:
aunque uno se cuide, el corazón a veces vuelve a pedir atención.
De eso quiero hablar hoy:
de qué es una angina de pecho,
cómo se siente realmente
y por qué escucharla a tiempo puede marcar la diferencia.
¿Qué es una angina de pecho?
Entenderla para no ignorar las señales del corazón
La angina de pecho es una forma en la que el corazón avisa que algo no está funcionando bien.
No es una enfermedad en sí misma, sino un síntoma de que el corazón no está recibiendo suficiente oxígeno a través de la sangre.
Muchas personas creen que la angina es solo “dolor en el pecho”, pero en realidad puede sentirse de distintas maneras y, si no se atiende, puede volverse un problema serio.
Por eso es importante entender qué es, cómo se manifiesta y por qué no debe ignorarse.
¿Qué es exactamente una angina de pecho?
La angina de pecho ocurre cuando el músculo del corazón no recibe suficiente oxígeno debido a que las arterias que lo alimentan están parcial o temporalmente obstruidas o se contraen.
Esto provoca una sensación de:
-
Presión
-
Opresión
-
Dolor
-
Ardor
-
O molestia en el pecho
Es una señal de alerta del cuerpo que dice:
“Algo no está bien, necesito atención.”
¿Cómo se siente una angina de pecho?
No siempre se presenta igual en todas las personas.
Puede sentirse como:
-
Dolor o presión en el centro del pecho
-
Sensación de peso o apretón
-
Ardor parecido a la acidez
-
Dificultad para respirar
-
Náuseas
-
Mareo
-
Sudoración fría
-
Dolor que se extiende al brazo, cuello, espalda o mandíbula
En muchas mujeres, la angina no siempre es un dolor fuerte, sino:
-
Cansancio extremo
-
Falta de aire
-
Náuseas
-
Malestar general
Por eso a veces se confunde con ansiedad o problemas digestivos.
¿Por qué ocurre la angina de pecho?
Las causas más comunes son:
El corazón trabaja más y no recibe la sangre suficiente para hacerlo.
Tipos de angina de pecho
1️⃣ Angina estable
2️⃣ Angina inestable
3️⃣ Angina variante (o de Prinzmetal)
¿Por qué no debe ignorarse?
La angina de pecho puede ser una señal de:
Ignorarla o automedicarse puede retrasar un diagnóstico importante.
Ante síntomas como:
-
Dolor persistente
-
Presión en el pecho
-
Ahogo
-
Náuseas
-
Mareo
Es necesario buscar valoración médica.
¿Cómo se diagnostica?
El médico puede usar:
-
Electrocardiograma
-
Análisis de sangre
-
Ecocardiograma
-
Pruebas de esfuerzo
-
Estudios de imagen
Cada caso es diferente y requiere evaluación individual.
Tratamiento de la angina de pecho
Depende de la causa, pero puede incluir:
-
Medicamentos
-
Cambios en el estilo de vida
-
Control del estrés
-
Alimentación saludable
-
Actividad física supervisada
-
En algunos casos, procedimientos médicos
La clave es no vivir con dolor como algo normal.
Vivir con angina también es aprender a escuchar el cuerpo
La angina no solo se trata con pastillas.
También se trata con:
-
Descanso
-
Atención
-
Información
-
Amor propio
-
Respeto a los límites
Entender qué es una angina de pecho ayuda a perderle el miedo, pero no el respeto.
Para quien esté leyendo esto
Si tú o alguien cercano ha sentido dolor en el pecho, ahogo o presión:
No lo minimices.
No lo normalices.
No te quedes con la duda.
El corazón habla.
Aprender a escucharlo puede marcar la diferencia.
❤️ Mensaje
Entender qué es una angina de pecho no es para vivir con miedo,
es para vivir con conciencia.
El corazón no se equivoca cuando avisa.
Nos pide pausa, atención y respeto.
Aprender a escuchar esas señales es una forma de amor propio.
No se trata de alarmarse, sino de cuidarse.
Si este texto te ayudó a comprender mejor lo que pasa en tu cuerpo,
entonces ya cumplió su propósito.
📌 Fuentes médicas y educativas sobre angina de pecho
-
Mayo Clinic – Angina de pecho: síntomas y causas
Información general sobre qué es la angina, cómo se siente y sus tipos.
-
Cleveland Clinic – Angina: causas y cuándo buscar ayuda
Explicación clara de qué es el dolor de pecho (angina) y por qué puede ser señal de un problema cardíaco.
-
Cardioalianza – Qué es la angina de pecho
Definición de angina como un tipo de cardiopatía isquémica y explicación de su origen.
-
Merck Manuals – Angina de pecho (hogar)
Concepto médico de angina como dolor torácico transitorio por falta de oxígeno en el músculo cardíaco.
-
MedlinePlus – Angina de pecho
Definición en español de angina como molestia o dolor por insuficiente irrigación sanguínea al corazón.
-
RadiologyInfo.org – Angina pectoris
Explicación de la angina como molestia temporal en el pecho por disminución del flujo sanguíneo al corazón.
-
NHLBI / NIH – Angina (dolor de pecho)
Descripción clínica de la angina, cómo se siente y su relación con la enfermedad de las arterias coronarias.
-
Healthdirect – Angina: síntomas, diagnóstico y tratamiento
Información sobre los tipos de angina y su significado médico.
by Esmeralda | Nov 27, 2025 | Artículos
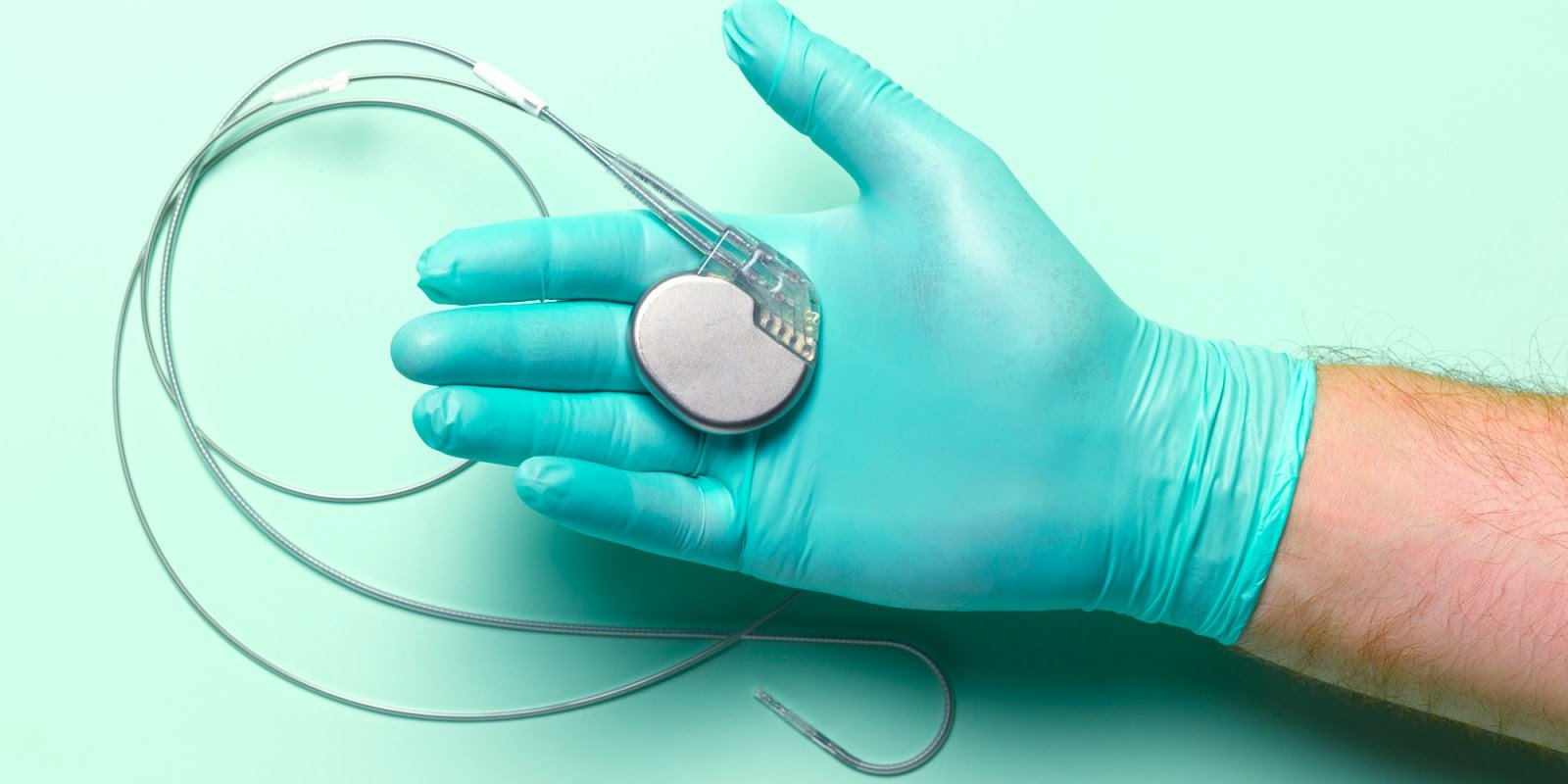
⭐ Tipos de marcapasos: cuál es la diferencia y
cómo saber cuál necesitas
Los marcapasos son dispositivos que ayudan a regular el ritmo del corazón cuando éste es demasiado lento o irregular. Aunque muchas personas creen que existe “un solo tipo”, en realidad hay varios modelos diseñados para necesidades específicas.
En esta guía aprenderás de forma sencilla:
- Los distintos tipos de marcapasos
- Para qué sirve cada uno
- En qué se diferencian
- Cómo se decide cuál necesita cada paciente
Además, al final encontrarás fuentes médicas confiables.
🟢 1. ¿Qué es un marcapasos?
Un marcapasos es un dispositivo electrónico que envía impulsos eléctricos al corazón para mantener un ritmo adecuado.
Se utiliza cuando el corazón late:
- Muy lento (bradicardia)
- De manera irregular
- Con bloqueos eléctricos
- Con fallas del nodo sinusal o auriculoventricular
Su función principal es mantener un ritmo estable y seguro.
🟢 2. Tipos de marcapasos
Los marcapasos se clasifican principalmente según la cantidad de cámaras del corazón que estimulan y según el tipo de problema eléctrico que corrigen.
🟣 A) Marcapasos unicameral
Estimula una sola cámara del corazón: aurícula derecha o ventrículo derecho.
¿Cuándo se usa?
- Disfunción del nodo sinusal sin problemas en los ventrículos
- Personas con fibrilación auricular permanente que solo necesitan apoyar el ventrículo
Ventajas:
- Procedimiento más sencillo
- Menos riesgo de complicaciones mecánicas
Desventajas:
- No mantiene sincronía auriculoventricular
- No es útil para la mayoría de los bloqueos AV
🟣 B) Marcapasos bicameral
Estimula aurícula derecha y ventrículo derecho.
¿Cuándo se usa?
- Bloqueos auriculoventriculares
- Disfunción del nodo sinusal con alteraciones de sincronía
- Pacientes que necesitan un ritmo más fisiológico
Ventajas:
- Imitan mejor el ritmo natural del corazón
- Mantienen coordinación entre aurículas y ventrículos
- Reducen mareos, cansancio y desmayos asociados a bradicardia
Desventajas:
- Procedimiento algo más complejo
- Mayor consumo de batería comparado con el unicameral
👉 Es el tipo de marcapasos que me colocaron.
🟣 C) Marcapasos tricameral (Terapia de resincronización cardíaca – CRT/ TRC)
Estimula tres cámaras: aurícula derecha, ventrículo derecho y ventrículo izquierdo.
¿Cuándo se usa?
- Insuficiencia cardíaca con disincronía ventricular
- Bloqueo de rama izquierda
- Corazones que laten de forma descoordinada
Ventajas:
- Mejora la contracción del corazón
- Reduce síntomas en insuficiencia cardíaca
- Disminuye hospitalizaciones
Desventajas:
- Se usa solo en casos específicos
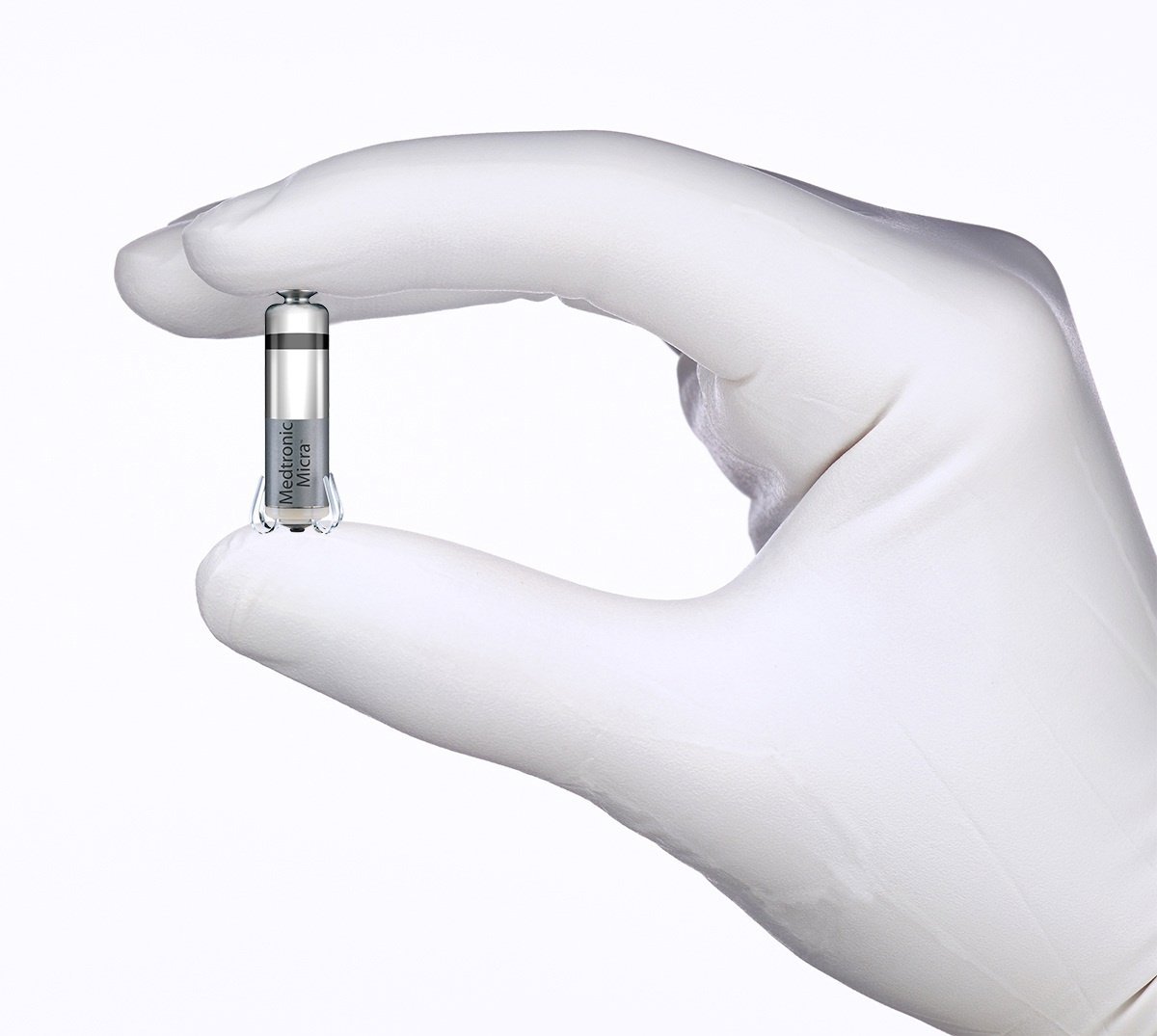
🟣 D) Marcapasos sin cables (leadless pacemaker)
Es un dispositivo del tamaño de una cápsula que se coloca directamente dentro del corazón, sin cables.
¿Cuándo se usa?
- Pacientes con riesgo de infecciones
- Aquellos que solo requieren estimulación unicameral
- Cuando no es posible colocar electrodos tradicionales
Ventajas:
- No requiere cables
- Menor riesgo de desplazamiento o infección
- Implantación menos invasiva
Desventajas:
- Solo funciona como marcapasos unicameral
- No sirve para mantener sincronía AV
🟢 3. ¿Cómo decide el médico qué marcapasos necesita una persona?
El tipo de marcapasos se elige según:
- El tipo de arritmia
- La edad y nivel de actividad
- Si existe bloqueo AV
- Si hay insuficiencia cardíaca
- Si se requiere mantener sincronía auriculoventricular
- La anatomía de las arterias y el tamaño del corazón
- Antecedentes médicos
Generalmente:
- Unicameral: problemas simples del nodo sinusal o FA permanente.
- Bicameral: la mayoría de los bloqueos y bradicardias.
- Tricameral (CRT): insuficiencia cardíaca con disincronía.
- Sin cables: casos especiales o con alto riesgo de infección.
🟢 4. ¿Cuánto dura un marcapasos?
Por lo general:
- 7–10 años si es bicameral
- 10–12 años si es unicameral
- Puede durar menos si la persona depende 100% del dispositivo
El reemplazo consiste solo en cambiar el generador (la “batería”), no los cables, a menos que estén dañados.
💛 Reflexión final
Un marcapasos es una herramienta que puede transformar la calidad de vida de alguien con problemas eléctricos en el corazón.
Conocer los tipos ayuda a quitar miedos, aclarar expectativas y entender mejor lo que se espera de un tratamiento de este tipo.
📚 Fuentes médicas confiables
by Esmeralda | Nov 12, 2025 | Artículos
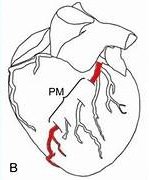
¿Qué es un puente muscular en el corazón?
El problema “oculto” que puede causar síntomas severos.
Un puente muscular es cuando una arteria coronaria, en lugar de ir por encima del músculo del corazón, queda atrapada dentro del músculo cardiaco.
Con cada latido, ese músculo aprieta la arteria, impidiendo que la sangre fluya correctamente.
👉 A esto se le llama compresión sistólica
y puede generar dolor en el pecho, falta de aire, mareos e incluso eventos graves.
No todos los puentes musculares dan síntomas…
Pero cuando sí lo hacen, el impacto en la calidad de vida puede ser muy grande.
📌 ¿Qué síntomas puede causar un puente muscular?
- Dolor en el pecho, especialmente con esfuerzo
- Falta de aire
- Cansancio extremo
- Palpitaciones
- Mareos o desmayos
- Angina de pecho (dolor por falta de oxígeno en el corazón)
Los síntomas pueden confundirse con ansiedad o estrés
(y eso retrasa el diagnóstico correcto).
📋 ¿Por qué ocurre?
Los puentes musculares suelen ser congénitos, es decir, se nace con ellos.
No es algo que una persona cause o se pueda prevenir.
📌 Lo que cambia es cómo y cuándo empieza a dar síntomas.
🧪 ¿Cómo se diagnostica?
Los estudios que mejor los detectan:
- Angiotomografía coronaria
- Cateterismo cardiaco
- Prueba de esfuerzo (ayuda a ver si falta oxígeno con esfuerzo)
- Ecocardiograma (a veces apoya)
No siempre se ven en un electrocardiograma simple.
👉 Por eso muchas personas pasan años sin saber que el puente muscular existe.
❤️ Mi experiencia personal
En mi caso, el puente muscular está en la arteria descendente anterior con una obstrucción del 60%.
*(La arteria descendente anterior es una de las arterias coronarias más importantes del corazón. Su nombre refleja su trayectoria: desciende por la superficie frontal del corazón, irrigando la mayor parte del ventrículo izquierdo, la cámara principal de bombeo del corazón. Su función es vital, ya que proporciona oxígeno y nutrientes a esta región crucial del corazón).
Eso significa que, con cada latido, la arteria se aprieta demasiado y la sangre no pasa bien.
Aunque tengo un marcapasos, mi vida sigue siendo muy limitada, porque El marcapasos solo me ayuda al ritmo (a que mi corazón no se detenga), pero el puente muscular sigue igual, obstruyendo el flujo.
Por eso puedo sentirme fatigada, con dolor o con presión baja cuando hago esfuerzos. En otro capítulo te contaré más a detalle sobre ello.
🩹 ¿Cuál es el tratamiento?
Depende de la severidad:
| Tratamiento |
Indicaciones |
| Medicamentos |
Cuando hay síntomas leves |
| Evitar esfuerzos |
Para reducir la compresión |
| Control cardiológico |
Seguimiento constante |
| Cirugía |
Solo en casos muy severos y específicos |
📌 Se evalúa caso por caso
No existen muchas cirugías efectivas para corregirlo.
💬 Mensaje final
El puente muscular es un problema real y a veces invisible.
No se ve en análisis simples.
No siempre se detecta a la primera.
Pero cuando hay síntomas, merece toda la atención médica.
Si algo se siente mal en tu corazón, no lo ignores.
Tu vida y tu tranquilidad valen cada estudio y cada consulta.
📚 Fuentes médicas confiables
- Cleveland Clinic — Myocardial Bridging
https://my.clevelandclinic.org/health/diseases/24135-myocardial-bridging
- Journal of the American College of Cardiology — Myocardial Bridging: Overview and Management
https://www.jacc.org/doi/10.1016/j.jacc.2015.06.1309
- Medscape — Myocardial Bridge
https://emedicine.medscape.com/article/151961-overview